Land:
Morbus Crohn ist eine schwere Erkrankung des Gastrointestinaltrakt, die im Kindes- und Jugendalter oft mit Wachstum- und Entwicklungseinschränkungen verbunden ist. Da der medikamentöse Einsatz zur Behandlung der Symptomatik hoch ist, sind alternative Therapieansätze von besonderer Bedeutung, die Medikamente ganz oder zumindest einen Teil ersetzen zu können. Hier spielt die Ernährung eine Schlüsselrolle, insbesondere eine exklusive enterale Ernährung (EEN) sowie eine Morbus Crohn-Ausschlussdiät (Crohn’s Disease Exclusion Diet – CDED) in Kombination mit einer partiellen enteralen Ernährung.
Erfahren Sie in diesem Artikel, wie Sie Ihre Patient:innen durch eine Ernährungstherapie unterstützen können und wie ggf. eine durch Morbus Crohn hervorgerufene Mangelernährung diagnostiziert werden kann.
Auf dieser Seite
Morbus Crohn: Definition
Morbus Crohn zählt zu den gastrointestinalen Erkrankungen und ist eine chronische transmurale Darmentzündung, die in der Regel das distale Ileum und das Kolon befällt, aber auch in jedem Abschnitt des Gastrointestinaltrakts auftreten kann.
Morbus Crohn: Symptome
Mögliche Symptome von Morbus Crohn können sein
- lang andauernde Diarrhö mit teils abdominalen Schmerzen
- Bildung von Abszessen
- Bildung interner und externer Fisteln
- Darmverschluss
- Arthritis
- extraintestinale Manifestationen an Augen, Gelenken und Haut
Diese Symptome können mitunter in einer Mangelernährung resultieren – oft in Verbindung mit einer Gedeihstörung.
Morbus Crohn: Prognose
Nach dem aktuellen Stand der medizinischen Forschung gibt es noch keine Heilung für die chronische Darmerkrankung. Allerdings können Symptome mithilfe gezielter Therapieansätze effektiv gemildert werden.
Da Untergewicht und Mangelernährung mit Gedeih- und Entwicklungsstörungen und außerdem einer erhöhten Anfälligkeit für entzündliche Schübe im Zusammenhang stehen, kommt der Ernährungstherapie bei Morbus Crohn eine besondere Bedeutung zu. Die Anforderungen an die Ernährung können sich im Verlauf der Erkrankung immer wieder ändern und erfordern regelmäßige Anpassungen der Ernährungstherapie.
Die aktualisierte S3-Leitlinie „Diagnostik und Therapie des Morbus Crohn“ der Deutschen Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten empfiehlt: Bei Kindern und Jugendlichen soll zur Remissionsinduktion des M. Crohn primär eine exklusive, enterale Ernährungstherapie statt einer Therapie mit Steroiden durchgeführt werden. Evidenzgrad 1, Empfehlungsgrad A, starker Konsens.
Morbus Crohn: Diagnose
Die Diagnose von Morbus Crohn erfordert eine Kombination verschiedener Untersuchungen. Die Anamnese und klinische Untersuchung umfassen eine Familienanamnese, körperliche Untersuchungen und Wachstumsbeurteilungen. Labortests, wie C-reaktives Protein, Blutsenkungsgeschwindigkeit und Eisenmangel, liefern außerdem wichtige Hinweise. Eine Stuhlprobe kann auf Darmentzündungen überprüft werden. Die Endoskopie erlaubt die Beurteilung der Darm- und Magenschleimhaut und ermöglicht Biopsien zur genaueren Diagnose.
Mit dem Perzentilenrechner können Sie durch Eingabe von Gewicht und Größe schnell und einfach feststellen, ob Ihre Patient:innen eher größer oder kleiner, schwerer oder leichter ist als andere Kinder in diesem Alter.
Zum Nutricia Perzentilenrechner

Morbus Crohn: Ernährungstherapie
Vor allem während eines akuten Schubs kann die normale Nahrungsaufnahme wegen starker Beschwerden des Verdauungstrakts eingeschränkt sein. In dieser Phase sollte eine exklusive enterale Ernährung mit speziellen medizinischen Trinknahrungen (gegebenenfalls auch Sondennahrung) angestrebt werden.
Exklusiv enterale Ernährung bei Morbus Crohn
Gemäß der ECCO-ESPGHAN Leitlinie von 2020 ist eine exklusiv enterale Ernährung (EEN) die erste Wahl der Therapie bei pädiatrischem Morbus Crohn. Während der Induktionsphase sollte die Trinknahrung sechs bis acht Wochen ausschließlich gegeben werden, also als alleinige Ernährung. In der Remissionsphase ist die Trinknahrung weiterhin wichtiger Bestandteil einer erweiterten Ernährung.
Ziel der EEN ist es, in der Induktionsphase den akuten Schub zu stoppen und die Remission und Mukosaheilung herbeizuführen. In der darauffolgenden Remissionsphase kann dann eine partielle Ernährungstherapie (PEN) helfen, diesen Zustand zu erhalten beziehungsweise zu verlängern, das Wachstum und die Entwicklung des Kindes zu verbessern und somit zu mehr Lebensqualität beizutragen
Die Effektivität einer EEN liegt bei circa 80 Prozent und kann damit in vielen Fällen eine Kortikosteroidbehandlung ersetzen beziehungsweise den Einsatz von Kortikosteroiden reduzieren.
Die Ergebnisse von acht Studien mit insgesamt 451 am Morbus Crohn erkrankten Kindern zeigten, dass EEN ebenso wirksam war wie Kortikosteroidbehandlung, sowohl bei neu diagnostiziertem als auch rezidivierendem Morbus Crohn. Die Wahrscheinlichkeit einer Darmheilung war bei EEN-Patient:innen sogar signifikant höher im Vergleich zu Kortikosteroid-Patient:innen.
Für eine EEN sind pädiatrische Morbus Crohn-Patienten mit rein entzündlichem Krankheitsverhalten und niedrigem bis mittlerem Risiko (für einen komplizierten Krankheitsverlauf) bei der Diagnose geeignet; diese kann unabhängig von der Lokalisation der Erkrankung durchgeführt werden.
- EEN beinhaltet die Verwendung einer „vollbilanzierten Flüssignahrung“ als einzige Nahrungsquelle für 6 bis 8 Wochen.
- Die EEN zeigt Vorteile gegenüber einer Steroidtherapie, insbesondere eine verbesserte Mukosaheilung.
- Pädiatrische MC-Patient:innen mit rein entzündlichem Krankheitsverhalten und niedrigem bis mittlerem Risiko (für einen komplizierten Krankheitsverlauf) bei der Diagnose sind geeignet für EEN; diese kann unabhängig von der Lokalisation der Erkrankung durchgeführt werden.
- Es gibt keinen Unterschied in der Effektivität zwischen der Elementardiät (Spezialnahrung) und der Standard-Trinknahrung (Polymerdiät), mit ähnlicher Proteinzusammensetzung und unterschiedlicher Fettzusammensetzung, noch zwischen oraler Boluszufuhr und kontinuierlicher enteraler Ernährung.
- In Anbetracht der niedrigen Akzeptanz des Geschmacks und der hohen Kosten, die mit einer Elementardiät (Spezialnahrung) verbunden sind, ist die primäre Wahl einer polymeren Standard-Trinknahrung vertretbar.
- Die Verwendung einer nasogastralen Ernährungssonde kann in Betracht gezogen werden, um eine Aversion gegen die medizinische Nahrung zu überwinden oder um die erforderliche Tagesdosis zu erreichen. Hier haben wir Ihnen die verschiedenen Applikationstechniken zusammengefasst.
Praktische Tipps zur Integration der EEN in den Alltag Ihrer Patient:innen finden Sie in unserem Leitfaden zur Ernährungstherapie bei jungen Menschen mit Morbus Crohn. Dieser Leitfaden wurde in Kooperation mit Diätassistentin Ulrike Och aus der Klinik für Kinder- und Jugendmedizin des Universitätsklinikums Münster (UKM) erstellt.
Exklusiv enterale Ernährung bei Morbus Crohn: Herausforderungen
Obwohl die exklusive enterale Ernährung die erste Wahl der Therapie laut Leitlinie ist, bringt diese strikte Diät Herausforderungen mit sich. Voraussetzung für den Erfolg einer EEN ist eine gute Compliance und Motivation der Patient:innen. Allerdings kann eine EEN über den benötigten Zeitraum von sechs bis acht Wochen schnell als eintönig empfunden werden – und es kann zum Abbruch der Diät führen. Zu den am häufigsten genannten Herausforderungen einer EEN gehören die mangelnde Akzeptanz durch die Patient:innen oder deren Familien (71 Prozent), der Mangel an ernährungsmedizinischer Betreuung (69 Prozent) und die Schwierigkeit, die Patient:innen oder deren Familien von der Eignung der Behandlung zu überzeugen (43 Prozent).
Morbus Crohn-Ausschlussdiät (CDED)
Die Morbus Crohn-Ausschlussdiät (CDED; Crohn`s Disesae Exclusion Diet) schließt Lebensmittel aus, die die Symptomatik verschlechtern können, beispielsweise indem sie das Darmmikrobiom negativ beeinflussen, Entzündungen verstärken oder die Fähigkeit des Darms, Nährstoffe zu absorbieren, verschlechtern.
In dieser Diät werden beispielsweise Weizen, Milchprodukte, tierische Fette, verarbeitete Lebensmittel, Emulgatoren sowie Konservierungs- und künstliche Zusatzstoffe ausgeschlossen. Stattdessen umfasst sie leicht verdauliche Lebensmittel wie bestimmte Obst- und Gemüsesorten, Reis, Kartoffeln, mageres Fleisch (Hühnerbrust) und mageren Fisch (zum Beispiel Seezunge, Scholle, Flunder) und Eier.
Um den Energiebedarf zu decken und eine zusätzliche Versorgung mit Eiweiß, Kalzium und Vitamin D zu gewährleisten, wird in der Praxis empfohlen, die Diät partiell mit enteraler Ernährung (PEN) mittels vollbilanzierten Trinknahrungen zu kombinieren. Die praktische Anwendung dieser Kombination erfolgt in drei Phasen mit jeweils unterschiedlicher Lebensmittelauswahl. In jeder Phase sind Trinknahrungen in unterschiedlichen Anteilen fester Bestandteil der Diät.

Beispielhafter Ernährungsplan an einem Schultag (Phase 1)
In Phase 1 könnte ein durchschnittlicher Ernährungsplan für ein Kind im Alter zwischen sieben und 13 Jahren folgendermaßen aussehen:
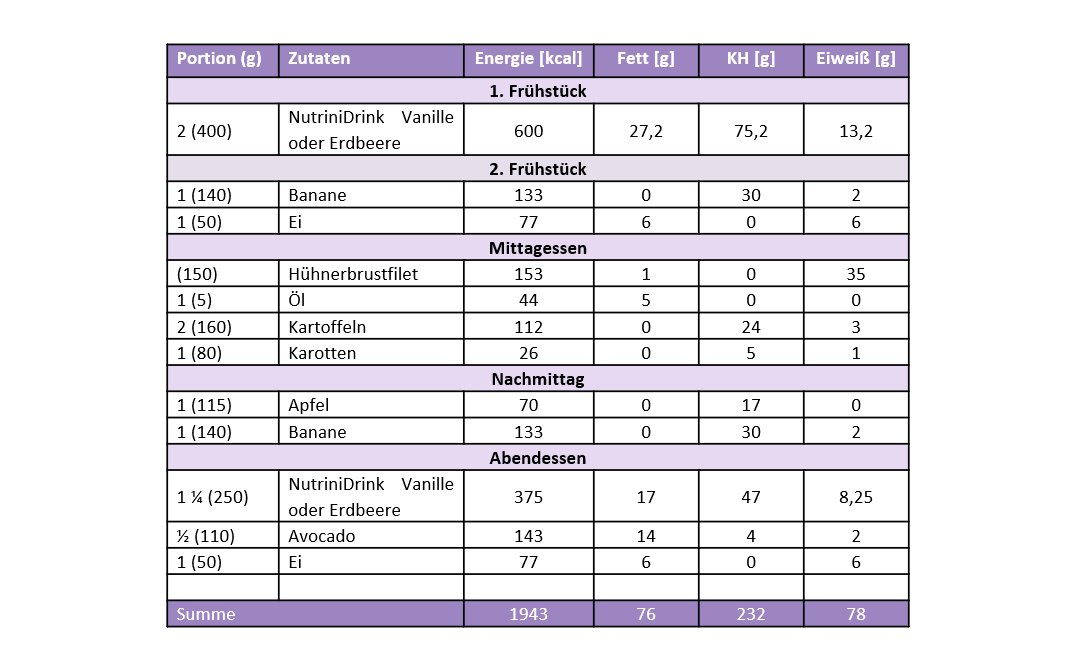
Patient:innen sollten vor Beginn und während der CDED diätassistentlich betreut werden, um auch ggf. diätetische Einschränkungen zu berücksichtigen. Patient:innen, die den Verzehr von Fleisch ablehnen, können mehr Trinknahrung zu sich nehmen. Patient:innen, die keine Trinknahrung zu sich nehmen wollen, sollten zumindest ein Kalziumpräparat erhalten.
Für Ihre Fragen zu unseren Produktsortiment oder zu medizinisch enteraler Ernährung rund um die medizinisch enterale Ernährung Ihrer kleinen Patient:innen nehmen Sie gerne Kontakt zu unserem kompetenten Team der Produkt- und Ernährungsberatung auf. Sie erreichen uns montags bis freitags von 9 bis 16 Uhr unter der kostenfreien Telefonnummer 00800/700 500 00.
Sie möchten uns lieber schreiben oder zu einem anderen Thema kontaktieren? Dann nutzen Sie gerne unser Kontaktformular und wählen Ihr Anliegen aus. Wir nehmen uns gerne Zeit für Sie!
Nutrini Trinknahrungen für MC-Patient:innen
Wir bieten Ihren MC-Patient:innen Trinknahrungen mit und ohne Ballaststoffe an, die für die Zeit der exklusiven enteralen Ernährung oder als Ergänzung zu einer vollwertigen Kost getrunken werden können.
- NutriniDrink Trinknahrungen
hochkalorische, vollbilanzierte Trinknahrung ohne Ballaststoffe für Kinder ab einem Jahr - NutriniDrink Multi Fibre Trinknahrungen
besonders energiereiche, vollbilanzierte Trinknahrung mit unserer patentierten mf6-Ballaststoffmischung für Kinder ab einem Jahr
In manchen Fällen kann als Alternative zur medizinischen Trinknahrung auch vorübergehend eine Sondennahrung sinnvoll sein, um eine ausreichende Versorgung sicherzustellen.
Sie haben Fragen zu unseren Produkten?
Wir sind für Sie da und beraten Sie gerne zu unserem Produktsortiment oder zu medizinisch enteraler Ernährung im Allgemeinen – ganz einfach telefonisch oder online. Wir freuen uns, von Ihnen zu hören!
Baumgart DC, Sandborn WJ. Crohn's disease. Lancet 2012;380:1590-605.
Buchanan E, et al. The use of exclusive enteral nutrition for induction of remission in children with Crohn's disease demonstrates that disease phenotype does not influence clinical remission. Aliment Pharmacol Ther 2009;30:501-7.
Heetmeyer J, Schwer T. Chronisch-entzündliche Darmerkrankungen. Monatsschr Kinderheilkd 2023;171:75–87.
Heuschkel RB, et al. Enteral nutrition and corticosteroids in the treatment of acute Crohn's disease in children. J Pediatr Gastroenterol Nutr 2000;31:8-15.
Levine A, Sigall Boneh R, Wine E. Evolving role of diet in the pathogenesis and treatment of inflammatory bowel diseases. Gut 2018;67:1726-38.
Levine A, et al. Crohn's Disease Exclusion Diet Plus Partial Enteral Nutrition Induces Sustained Remission in a Randomized Controlled Trial. Gastroenterology 2019;157:440-50.e8.
Navas-López VM, et al. PRESENT; PREScription of Enteral Nutrition in pediaTric Crohn's disease in Spain. Nutr Hosp 2014;29:537-46.
Rubio A, et al. The efficacy of exclusive nutritional therapy in paediatric Crohn's disease, comparing fractionated oral vs. continuous enteral feeding. Aliment Pharmacol Ther 2011;33:1332-9.
Sigall-Boneh R, et al. Partial enteral nutrition with a Crohn's disease exclusion diet is effective for induction of remission in children and young adults with Crohn's disease. Inflamm Bowel Dis 2014;20:1353-60.
Swaminath A, et al. Systematic review with meta-analysis: enteral nutrition therapy for the induction of remission in paediatric Crohn's disease. Aliment Pharmacol Ther 2017;46:645-56.
van Rheenen PF, et al. The Medical Management of Paediatric Crohn's Disease: an ECCO-ESPGHAN Guideline Update. J Crohns Colitis 2020.
Veauthier B, Hornecker JR. Crohn's Disease: Diagnosis and Management. Am Fam Physician 2018;98:661-9.
Zachos M, et al. Enteral nutritional therapy for induction of remission in Crohn’s disease. Cochrane Database of Systematic Review 2018.

